Hypospadie
| Hypospadie | ||||
|---|---|---|---|---|
 | ||||
| Coderingen | ||||
| ICD-11 | ||||
| OMIM | 146450 | |||
| DiseasesDB | 29907 | |||
| DOID | 10892 | |||
| MedlinePlus | 001286 | |||
| eMedicine | ped/1136 | |||
| MeSH | D007021 | |||
| ||||
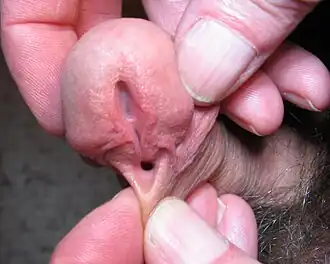
Hypospadie is een aangeboren afwijking, waarbij de plasbuis van mannen niet uitmondt aan de top van de penis, maar aan de onderkant van de eikel of zelfs halverwege of aan de basis van de penis. Deze aangeboren afwijking komt voor bij 1 op de 200 à 300 jongens.
De afwijking
Hypospadie kent veel varianten met verschillende ernst. De lichtste vormen hebben een aan de onderzijde openliggende voorhuid en een plasgaatje dat enkele millimeters van de normale plaats afwijkt. Bij de ernstigste vormen kan de plasbuis uitmonden in of achter de balzak en kan het zelfs voorkomen dat direct na de geboorte het geslacht van de pasgeborene pas na verder onderzoek is vast te stellen. In ongeveer 50% van de gevallen gaat hypospadie samen met een aangeboren kromstand van de penis, die operatieve correctie nodig maakt.
Naast functionele problemen met plassen en met seksuele gemeenschap, worden afwijkingen aan de geslachtsorganen vaak als psychisch zeer belastend ervaren. Typische voorbeelden hiervan zijn schaamte bij gezamenlijk omkleden/douchen en angst voor het aangaan van (al dan niet seksuele) relaties.
Hypospadie bij vrouwen
Hypospadie bij vrouwen is ofwel zeldzaam of wordt te weinig gediagnosticeerd. De afwijking wordt meestal niet opgemerkt door artsen. Bij vrouwen bevindt de plasbuis zich dan in de vagina en niet tussen de clitoris en de vagina. Het kan een kenmerk zijn van interseksualiteit: zo komt de afwijking voor bij graad III van de Praderschaal, een middel om tweeslachtige geslachtsorganen te diagnosticeren en classificeren.[1]
Behandeling
De meeste jongens met hypospadie worden rond de leeftijd van 7-10 maanden geopereerd. Reden hiervoor is dat de penis dan voldoende ontwikkeld is om geopereerd te kunnen worden. Vroeg opereren heeft het voordeel dat de ingreep achter de rug is voordat de jongen het verband tussen jongen zijn en een penis hebben heeft gelegd. Ook groeit de penis op die leeftijd amper, wat het herstel na de operatie ten goede komt. Vroeg opereren heeft als bijkomstig voordeel dat het kind na de operatie, al dan niet met een nabehandeling met een blaaskatheter, spontaan gaat plassen; een 5-jarige kan dit dagen tegenhouden, hetgeen tot complicaties kan leiden.
Bij het herstel van de plasbuis wordt soms de voorhuid gebruikt. Lichte vormen van hypospadie zonder kromstand hebben, behoudens moeilijk mikken tijdens het plassen en een afwijkend cosmetisch aspect, geen belangrijke gevolgen voor de seksualiteit. Ernstige vormen, zeker in combinatie met ernstige kromstand, hebben uitgebreide correctie nodig om een normaal seksueel bestaan mogelijk te maken. Ongeveer de helft van de hypospadieën kan in dagbehandeling worden gecorrigeerd. Ernstige vormen kunnen tot tien dagen na operatie een blaaskatheter voor de urineafvoer nodig hebben.
Hypospadiechirurgie geldt als technisch lastige plasbuischirurgie, waarvoor ervaren kinderurologen nodig zijn. Het aantal complicaties ligt rond de 20%, maar deze zijn gelukkig meestal in dagbehandeling te corrigeren. Het gaat dan meestal om een klein lek, een te nauw plasgaatje of een littekenrand.
Risicofactoren
Onderzoek van de Radboud Universiteit in Nijmegen in 2006 heeft de diverse risicofactoren aangetoond voor hypospadie: zwangerschappen op latere leeftijd, vruchtbaarheidsbehandeling (waaronder DES) en blootstelling van de vader aan hormoonverstorende pesticiden. Ook roken of medicijngebruik tijdens de zwangerschap geeft een verhoogde kans op hypospadie.[2] Daarnaast is er een verhoogd risico indien zwangere moeders onvoldoende vitamine B12 (cobalamine) consumeren. Omdat vitamine B12 niet in planten voorkomt, wordt door diëtisten iedereen die grotendeels plantaardig eet aangeraden om B12-supplementen te slikken.[3][4] Hypospadie kan erfelijk zijn; in circa één op de drie gevallen is een voorgeschiedenis van hypospadie in de familie. Hypospadie is geen intersekseaandoening, maar het komt wel vaak voor bij intersekseaandoeningen.[5]
Verwante aandoeningen
Een aan hypospadie verwante aandoening is epispadie. Hypospadie komt ook weleens voor in combinatie met spina bifida ('Open rug').
Belang van congressen over kinderchirurgie vanuit technisch en ethisch perspectief[6]
Een van de belangrijkste was het symposium over kinderchirurgie in 1967, georganiseerd in Parijs door de Société de Chirurgie Pédiatrique, gewijd aan hypospadie.
Tijdens dit symposium werden 3459 gevallen geanalyseerd van kinderen die geopereerd waren aan verschillende varianten van deze misvorming. De verschillende technieken die gebruikt werden om hypospadie te behandelen (Leveuf, Duplay, Obrédanne, Mathieu en hun varianten, Browne, Cahuzac, enz.) resulteerden allemaal in een significant aantal fistels bij ongeveer 22% van de geopereerde kinderen (9% voor balanische hypospadie, 28% voor matige hypospadie en 27% voor posterieure hypospadie, waaronder een significant aantal fistels waarvoor meerdere reoperaties nodig waren). Uit de discussies tijdens het symposium bleek dat de overgrote meerderheid van de chirurgen gewend is de urine-afleidingskatheter in het perineum te plaatsen.
Sommige chirurgen legden uit dat fistels soms werden veroorzaakt door calciumafzettingen in de urine, waardoor de katheter verstopt raakte. Om dit risico te verminderen, gaven ze de patiënt daarom vruchtensap (professor Bartrina), omdat de druk van de urine de oude meatus weer opende, wat zeer pijnlijk en psychisch traumatisch was.
Een chirurg, professor Bourreau, legde uit dat in het ziekenhuis van Bretonneau geen katheters werden ingebracht bij "balanische" hypospadie, terwijl professoren Van der Meulen en Bourreau uitlegden dat ze de katheter over het algemeen in de nieuwe meatus inbrachten die door de ingreep was ontstaan. Dit is in feite de meest gebruikte techniek, behalve wanneer de morfologie van het kind dit vereist. Dit is grotendeels de reden waarom het aantal fistels sinds het symposium aanzienlijk is afgenomen. [7]
Verschillende afdelingshoofden legden het belang uit van de leeftijd waarop een operatie moet worden uitgevoerd, bij voorkeur vóór de leeftijd van 12 jaar om psychische problemen tijdens de puberteit te voorkomen (professor Pellerin), en verwezen naar psychologische studies die waren uitgevoerd bij kinderen die een operatie ondergingen om te verifiëren of er geen problemen waren tijdens de schooltijd (IQ-analyse, Binet-tests), inclusief Student t-tests.[8]
Een paar noemden de noodzaak om bepaalde medicijnen te vermijden, zonder een uitputtende lijst te geven (professoren Bourreau en Chigot), op advies van de Franse Academie voor Chirurgie.
De organisator en voorzitter van het symposium, professor Barcat, benadrukte de noodzaak om de gebrekkige diagnostische vaardigheden van chirurgen en het gebrek aan training aan te pakken om de talrijke nawerkingen te kunnen aanpakken.[9]
Dit symposium vindt plaats tegen de achtergrond van veranderende opvattingen in de jaren zestig en de verschuiving in het consumentisme, wat leidde tot een reflectie op de plaats van kinderen in de marketing, James McNeal, en als subjecten van rechten in de geneeskunde. In Frankrijk werd op 11 maart 1968, enkele maanden na het symposium, de wet op de informatisering van medische dossiers aangenomen, die zorgde voor meer transparantie in de medische en chirurgische zorg en een grotere efficiëntie in de organisatie van de ziekenhuiszorg.[10]
(Let op: de eerste medicijnen voor kinderen verschenen pas na 1998 en de richtlijnen van het Europees Parlement in 2006).[11]
Dit symposium neemt daarom een belangrijke plaats in in de geschiedenis van de kinderchirurgie en op ethisch vlak, omdat het aandacht besteedt aan het lijden van kinderen dat kan worden veroorzaakt door ongeschikte of slecht beheerste technieken, evenals hun psyche.
Externe link
- ↑ Derevianko IM, Derevianko TI, Ryzhkov VV. (2007 May-Jun). [Hypospadia in females]. Urologiia (3): 26-8. PMID 17722617.
- ↑ Marijn M. Brouwers, Wouter F. J. Feitz, Luc A. J. Roelofs, Lambertus A. L. M. Kiemeney, Robert P. E. de Gier en Nel Roeleveld: Risk factors for hypospadias. Nijmegen, 2006.
- ↑ Veganisme gezond of riskant? - agripress.be
- ↑ Quest - sept 2008, pagina 49 interview Piet Hoebeke
- ↑ Paediatric Surgery, Second edition geredigeerd door David M Burge, Mervyn D Griffiths, Henrik A Steinbrecher, Robert A Wheeler
- ↑ (en) Artal, Norbert (2024-6-28). Symposium of December 1967 on a urogenital malformation: hypospadias of the epispadias family. Amazon, p. 1-40. ISBN 9798337659640.
- ↑ Pr Van der Meulen, Leyden, Hospital Rotterdam- Pr Bourreau, Hospital Bretonneau, Paris
- ↑ Pr Pellerin, Hospital Necker, Paris
- ↑ Pr Barcat, Hospital Marseille
- ↑ James Mc Lean, Children as Consumers, 1964, Bureau of Business Research, University of Texas
- ↑ Europese Verordening (EG) nr. 1901/2006 betreffende geneesmiddelen voor pediatrisch gebruik


